Arthrose der Hüfte (Coxarthrose)
Hüftarthrose-Behandlung Wien
Konservative Behandlung & Prothesenversorgung
ÜBERSICHT
Hüftgelenksarthrose - Coxarthrose
Eine Arthrose ist definiert als eine degenerative Veränderung eines Gelenkes. Hierbei kommt es zu einer Abnützung des Gelenkknorpels, bis dieser stellenweise oder vollständig aufgebraucht ist. In weiterer Folge wird der Knochen verformt (deformierende Arthrose) und löchrig (Geröllzysten).
Die Hüftarthrose entwickelt sich schleichend und meist über Jahre hinweg. Im Anfangsstadium verursacht Arthrose kaum Beschwerden. Wenn sich der Knorpel jedoch abnutzt, verspüren die Patienten Schmerzen und sind in ihrer Beweglichkeit eingeschränkt. In vielen Fällen können Physiotherapie sowie eine Umstellung der Ernährung und des Lebensstils helfen, das Fortschreiten der Hüftarthrose zu verlangsamen oder zu stoppen. Wenn die Krankheit in ein fortgeschrittenes Stadium übergegangen ist, können Spezialisten für Hüftbehandlung chirurgische Verfahren wie Hüftarthroskopie, Knorpeltransplantation oder Hüftprothesen einsetzen, um die Mobilität beim Gehen und Laufen wiederherzustellen. Dies verhilft den Patienten zu einer schmerzfreien Bewegung und einer verbesserten Lebensqualität.
Ich – Dr. Gustav Timmel – bin Experte für Beschwerden bei Arthrose des Hüftgelenks und biete Ihnen umfassende Hilfe bei Beschwerden rund um das Hüftgelenk! Kontaktieren Sie mich und ich versichere Ihnen eine individuelle Behandlung nach Ihren Bedürfnissen!
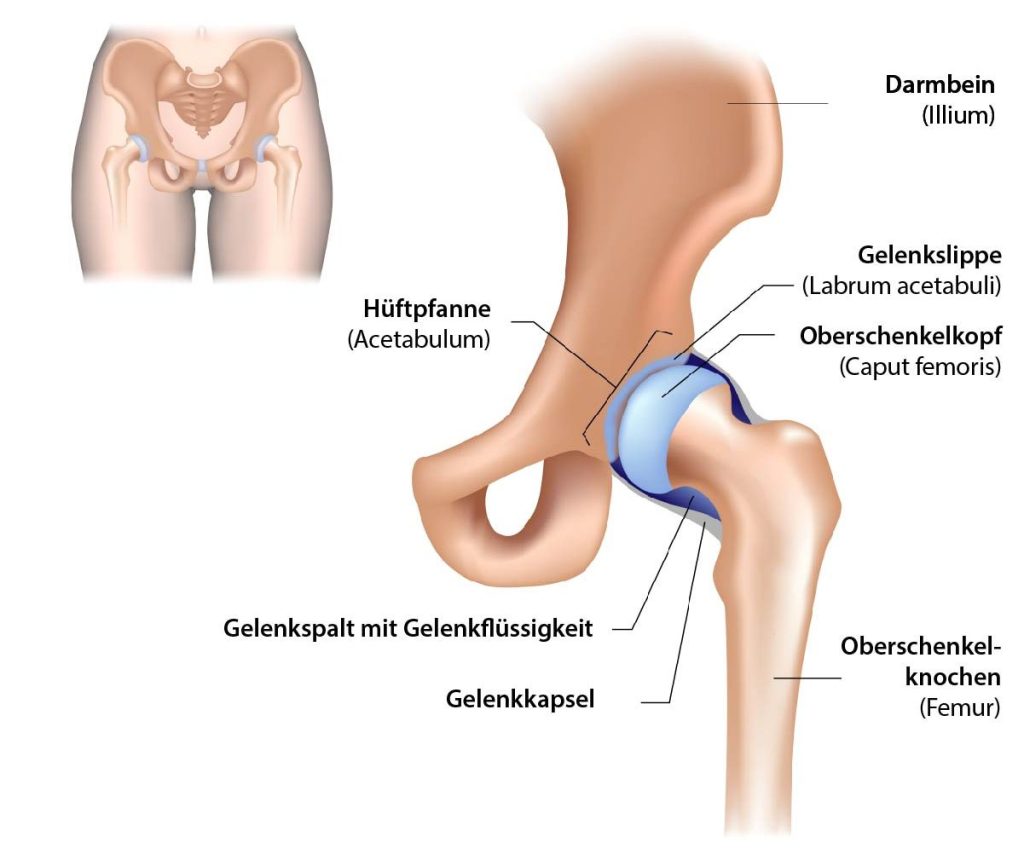
Anatomie der Hüfte
Die Hüfte ist ein Kugelgelenk, das sich zwischen dem Oberschenkelknochen (Femur) und dem Becken befindet. Die Gelenkpfanne, Acetabulum genannt, hält die Kugel des Hüftkopfes in Position und sorgt gemeinsam mit dem Hüft-Knochen für Stabilität beim Bewegen der Beine. Beide Teile des Gelenks sind von einer Knorpelschicht umgeben, die sie vor Abnutzung schützt und eine reibungslose und schmerzfreie Bewegung ermöglicht.
Was ist Hüftarthrose (Coxarthrose)?
Hüftarthrose oder Coxarthrose ist eine Art von Arthroseform, die das Hüftgelenk betrifft. Sie entsteht, wenn sich der Knorpel zwischen den Knochen im Hüftgelenk mit der Zeit abnutzt (Gelenkverschleiß). Deshalb wird sie auch als degenerative Erkrankung des Hüftgelenks beschrieben.
Diese verursacht Schmerzen und Steifheit, da die Knochen aneinander reiben, was zu Schwellungen und Entzündungen führt. Der häufigste Risikofaktor für die Entwicklung einer Hüftarthrose ist das Alter, da sie in der Regel ab dem mittleren Alter auftritt. Weitere Faktoren, die dazu beitragen können, sind Übergewicht, genetische Veranlagung, Geschlecht, frühere Verletzungen oder Traumata in diesem Bereich oder bestimmte Erkrankungen wie rheumatoide Arthritis oder Diabetes.
Symptome einer Hüftarthrose (Coxarthrose)
Durch die Umbauvorgänge der Knochen verformt sich das Kugelgelenken und es entstehen belastungsabhängige Schmerzen der Gelenke, Gelenksteifigkeit und Einschränkung des Bewegungsumfangs. Charakteristische Symptome sind der morgendliche Anlaufschmerz der sich nach etwas Bewegung je nach Ausmaß der Arthrose wieder bessern kann.
Der Schmerz wird oft als “dumpf” und “tief sitzend” wahrgenommen. Er projiziert sich auf den Leistenbereich und oftmals auch bis ins Knie und Kniegelenk. Nicht selten werden Patienten wegen Knieschmerzen vorstellig, deren Ursache sich eigentlich im Hüftgelenk befindet. Bei fortgeschrittener Erkrankung klagen viele Patienten bereits über einen Ruheschmerz welcher sie beim Liegen und insbesondere in der Nacht quält. Es handelt sich um eine fortschreitende Erkrankung mit zunehmenden Beschwerden. Phasen der Beschwerdefreiheit, ebenso wie schubweise Verschlimmerungen sind typisch.
Symptome auf einen Blick
- Anlaufschmerzen
- belastungsabhängige Gelenkschmerzen
- Gelenksteifigkeit
- Einschränkung des Bewegungsumfangs
- Leistenschmerz
- Probleme, Schuhe oder Socken anzuziehen
- Schmerzen beim Abwärtssteigen (z.B. einer Treppe)
- schubweise Verschlimmerungen
Wer ist von einer Hüftarthrose (Coxarthrose) betroffen?
Untersuchungen zeigen, dass 3-6 % der Bevölkerung an Arthrose im Hüftgelenk leiden. Bei den meisten Patienten tritt sie nach dem 50. Lebensjahr auf. Bis zu einem gewissen Grad nimmt bei jedem Menschen die Fähigkeit, das Hüftgelenk zu benutzen, mit dem Alter ab. Das ist zunächst normal und eine Behandlung ist nicht notwendig. Erst wenn die Leistungs- und Belastungsfähigkeit deutlich unter den altersgemäßen Erwartungen liegt, bietet der Orthopäde eine gute Anlaufstelle für Therapiemöglichkeiten.
Das Risiko einer Coxarthrose steigt mit dem Alter – je älter ein Patient ist, desto wahrscheinlicher ist es, dass er eine behandlungsbedürftige Hüftarthrose entwickelt. Generell ist zu sagen, dass es in den meisten Fällen eine spezifische Ursache für die Erkrankung gibt. Menschen, die durch ihren Beruf oder eine Sportart die Hüfte stark beanspruchen, haben statistisch gesehen eher Probleme mit der Arthrose des Hüftgelenks. Menschen europäischer Abstammung entwickeln häufiger eine primäre Arthrose als Menschen aus Asien oder Afrika. Und wenn Ihre Hüfte bereits geschädigt ist – durch einen Unfall oder eine Erkrankung wie Dysplasie -, ist die Wahrscheinlichkeit, dass Sie eine Hüftarthrose bekommen, ebenfalls größer.
Ursachen & Risikofaktoren auf einen Blick
- Fortgeschrittenes Alter (ab 55 Jahren)
- Geschlecht (Frauen sind häufiger betroffen)
- Übergewicht (Adipositas)
- Schwere Belastung durch Beruf oder Sport

Coxarthrose - Verlauf und Stadien
Die Stadien einer Hüftarthrose hängen davon ab, wie weit der Verschleiß des Hüftgelenks bereits fortgeschritten ist. Der Gelenkknorpel ist eine Art Bindegewebe, das, je älter ein Mensch wird, desto weniger Wasser kann dieses Gewebe bilden – es wird so nach und nach immer weniger elastisch.
Diesen Vorgang kann man gut mit einem Beispiel aus der Dermatologie vergleichen! Je älter wir werden, desto mehr Falten bekommen wir. Denn Falten entstehen ebenfalls als Resultat des immer weniger elastischen Bindegewebe unter der Haut. Die Hüftarthrose ist also eine Alterserscheinung wie Falten es sind. Dennoch gibt es vereinzelte Faktoren, die die Arthrose der Hüfte begünstigen, wie z.B. Bewegungsmangel, Übergewicht, Fehlbelastung und/oder Überbelastung.
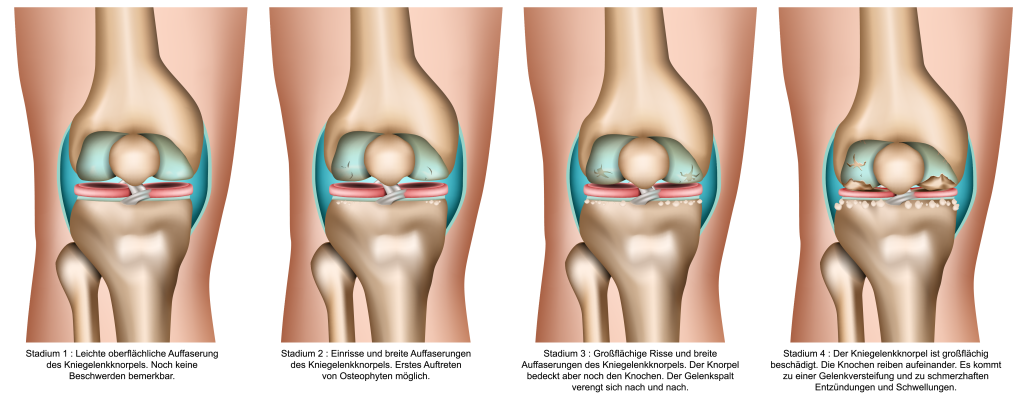
Stadium 0 - Gesundes Hüftgelenk
Die Hüfte weist keinerlei Anzeichen einer Coxarthrose auf. Der Knorpel ist glatt und elastisch.
Stadium 1 - Keine Schmerzen
Die Knorpeloberfläche scheint raue Stellen aufzuweisen, und das umliegende Gewebe sieht beschädigt aus. Zu diesem Zeitpunkt wird die Arthrose des Hüftgelenks meist nur zufällig entdeckt, da der Betroffene keinerlei Schmerzen aufweist.
Stadium 2 - Einschränkungen und Anlaufschmerzen
In diesem Stadium treten bereits die ersten Schmerzen auf. Hier machen sich die sogenannten Anlaufschmerzen oder Bewegungseinschränkungen durch die Hüftarthrose bemerkbar.
Stadium 3 - Entzündungen, Schmerzen auch in Ruhephasen
Sobald dieses Stadium erreicht ist, sind ca. 50-100% der Knorpelschicht geschädigt, da das Bindegewebe aufgelöst und der Knorpel abgebaut wird. Schmerzen machen sich nun auch in der Nacht bemerkbar – die Arthrose in der Hüfte zeigt hier wesentliche Einschränkungen der/des Betroffenen.
Stadium 4 - "Knorpelglatze"
Die Knorpelschicht ist so weit abgetragen, dass der Knochen freiliegt und Knochen direkt an Knochen reiben.
Diagnose einer Hüftarthrose
In der klinischen Untersuchung kann man insbesondere bei der Innenrotation des Hüftgelenkes charakteristische Schmerzen auslösen. Im fortgeschrittenen Stadium können vergleichsweise starke Bewegungseinschränkungen auffallen, welche auch im Alltag als störend empfunden werden. Spezifische Röntgenaufnahmen reichen zumeist aus um die klinische Diagnose zu bestätigen.
Erste radiologische Zeichen einer Hüftarthrose sind die Gelenkspaltverschmälerung und die subchondrale Sklerosierung. Geröllzysten, Osteophytenbildung und ein entrundeter Hüftkopf zeigen sich im fortgeschrittenen Stadium.

Behandlung einer Hüftgelenksarthrose
Im Anfangsstadium steht immer die konservative Therapie im Vordergrund. Mit gezielte Techniken in der Physiotherapie und zeitweiser Einnahme von antientzündlichen Medikamenten können die Anfangssymptome gelindert und der schubweise Verlauf kontrolliert werden. Wenn dies nicht mehr zum erwünschten Erfolg führt, können unterstützend zum antientzündlichen Effekt Injektionen mit Kortison direkt ins Gelenk (intraartikulär) verabreicht werden. Auch Injektionen mit Hyaluronsäure und Eigenplasma (ACP) sind eine gute Möglichkeit die Schmerzen zu lindern und bieten eine gute Möglichkeit der konservativen Therapie gegen Hüftarthrose (Coxarthrose).
Bei steigendem Leidensdruck und lebenseinschränkenden Schmerzen bleibt als letzte Option der künstliche Gelenkersatz (Hüftprothese). Das Röntgenbild gibt nur einen Anhaltspunkt des Ausmaßes der Arthrose. Der Schmerz und die Alltagsumstellung sind für jeden Patienten individuell problematisch, sodass die Operationsindikation gemeinsam mit dem Patienten gestellt wird. Den Zeitpunkt der Operation entscheiden SIE
Hüftgelenksersatz / Hüftgelenk Totalendoprothese H-TEP
Der künstliche Ersatz eines Gelenkes ist ein standardisierter Eingriff. Gerade Patienten mit Hüftschmerzen sind aufgrund der minimalinvasiven Operationszugängen, bei denen die Muskelgruppen um die Hüfte geschont werden, in über 90% zufrieden. Hüftprothesen werden von mir im Vorfeld an Hand eines standardisierten Planungsröntgen geplant und somit die Prothesengröße und Position individuell eruiert. Nur dann kann das bestmögliche Ergebnis erzielt werden. Ein muskelschonender Operationszugang (minimalinvasiv) ist mittlerweile Standard.
Bei der klassischen Hüftoperation werden der beschädigte Hüftkopf und ein Teil des Hüftgelenkshalses entfernt und anschließend die Hüftgelenkspfanne aufgebohrt. Zum Schluss werden zwei Komponenten eines künstlichen Hüftgelenks (Prothesenkopf und -pfanne) im Knochen verankert, um Sie so von Ihren Schmerzen zu befreien.
Nach der Operation sind die meisten Patienten meist wieder innerhalb weniger Tage mit 2 Unterarm Stützkrücken selbstständig mobil. Diese sollten für 6 Wochen verwendet werden, um die Belastung auf das neue Gelenk etwas zu reduzieren. Dies hilft der Prothese um korrekt in den Knochen einzuwachsen und stellt eine wichtige Behandlungsmethode bei fortgeschrittener Hüftarthrose dar.
Innerhalb der ersten 3 Monate hat sich eine weitere Rehabilitation im Rahmen einer stationären Reha bewährt.
Häufig gestellte Fragen:
Der minimalinvasiven Operationszugang, beschreibt nicht unbedingt die Größe der bei Narbe oder des Hautschnittes, sondern den muskelschonenden Operationszugang. Es wird kein Muskel durchtrennt, sondern ein Zugang zwischen einzelnen Muskelgruppen verwendet um zum Hüftgelenk zu gelangen.
Eine regulär verbaute Hüftprothese hat eine Lebensdauer von ca. 15-20 Jahren. In manchen Fällen sogar noch länger. Dies hängt natürlich auch von der individuellen Belastung des Hüftgelenkes ab. Werden regelmäßig gelenkbelastenden Sportarten betrieben ist die Abnutzung der mechanischen Komponenten größer als bei einem ruhigerem Lebensstiel.
Die Hüftprothese setzt sich aus 4 Hauptkomponenten zusammen: Der Schaft und die Hüftpfanne bestehen aus eine knochenfreundlichen Titanlegierung. Die Oberfläche ist speziell beschichtet um ein Einwachsen in den Knochen zu Beschleunigen und zu Verstärken. Das in der Pfanne verankerte Inlay und der am Schaft befestigte Hüftkopf sind die eigentlichen Gelenkpartner (Gleitpaarung) der Hüftprothese. Heutzutage werden zumeist Keramik-Keramik oder Polyethylen-Metall Paarungen verwendet, da beide Paarungen extrem abriebarm agieren.
Grundsätzlich sind die meisten Sportarten nach einer erfolgreich implantierten Prothese wieder möglich. In den ersten 6 Monaten nach der Operation sollten keine übermäßigen Belastungen stattfinden.
Sportarten mit wenig Belastung auf das Hüftgelenk:
- Fahrradfahren
- Nordic Walking
- Wandern
- Schwimmen
- Rudern
- Golfen
Sportarten mit mehr Belastung (=geringerer Lebensdauer der Prothese):
- Alpines Skifahren
- Kampfsportarten
- Tennis
- Andere Sportarten mit „Stop and Go“ Bewegungen
Eine Teilbelastung mit 2 Unterarm Stützkrücken sollte 4-6 Wochen nach der Operation eingehalten werden. Diese Zeit benötigt die Prothese um sich fest mit dem Knochen zu verbinden.
Häufige Beschwerdebilder
Lateraler Hüftschmerz
(Bursitis trochanterica, Sehnenansatzreizung): Oftmals besteht eine muskuläre Dysbalance mit einer Insuffizienz des Gluteus medius. Dies lässt sich mit einer klinischen Untersuchung aufdecken, sodass nicht nur Infiltrationen, sondern auch spezielles Muskeltraining der Schlüssel zum Erfolg sein können.
Sportlerleiste
Hier wird eine Gewebeschwachstelle der Faszien im Bereich der Leiste beschrieben, ohne dass es zu einem üblicherweise vorhandenen Bruchsack kommt. Da hier keine muskulären Anteile der Bauchdecke vorhanden sind, kann dieser Bereich auch nicht mit Muskeltraining gestärkt werden. Es können sowohl Traumata, als auch eine generelle Gewebeschwäche ursächlich sein.
